L’avancée en âge s’accompagne d’une modification des besoins nutritionnels. Comment concilier l’équilibre alimentaire -qui fait partie intégrante du traitement du diabète, l’adaptation de l’alimentation pour répondre à ces besoins spécifiques et le plaisir ? Faisons le point avec Mélanie Mercier, diététicienne.
La définition de la personne « senior » a évolué en même temps que les sociétés humaines et l’allongement de l’espérance de vie. Aujourd’hui, l’Organisation Mondiale de la Santé parle de « sujet âgé » à partir de 65 ans.
En France, on parle de « senior » à partir de 75 ans.
Toutefois, il peut exister des différences notables en termes d’état de santé entre des individus ayant le même âge.
1- Identifiez vos besoins nutritionnels spécifiques avec vos professionnels de santé
Votre appétit peut diminuer avec l’âge. Or, si vos besoins caloriques et nutritionnels varient, ils ne diminuent pas autant que l’on pourrait le croire.
La polymédication
L’avancée en âge peut aller de pair avec la survenue de problèmes de santé et la polymédication peut avoir un impact sur les prises alimentaires. Consultez votre médecin traitant ou votre diabétologue pour adapter vos traitements et vos repas à votre situation.
Le vieillissement peut s’accompagner d’une dégradation de votre état buccodentaire.
En effet, une réduction de la production de salive, un affaiblissement des muscles de la mâchoire et des soucis de dentition (dents mobiles, prothèses, édentement) peuvent rendre votre déglutition plus difficile et vos prises alimentaires douloureuses, menant parfois à une diminution de celles-ci. Parlez-en avec votre médecin et/ ou votre dentiste dès que vous ressentez une douleur ou une difficulté.
Vous avez des besoins nutritionnels spécifiques, tels que des besoins supérieurs en :
- Calcium/ vitamine D : pour éviter la survenue de fractures ;
- Fibres : pour la régularité de votre transit, qui a tendance à ralentir du fait notamment d’une moindre motilité de l’intestin ;
- Vitamines A et C : pour les antioxydants et votre santé oculaire ;
- Protéines : pour le maintien de votre masse musculaire et de votre immunité.
Il est donc essentiel que vous adoptiez les principes d’une alimentation équilibrée et ces quelques mesures supplémentaires :
- Du lait ou un produit laitier (yaourt, fromage) 3 ou 4 fois par jour ;
- De la viande, volaille, fruits de mer poisson ou œufs 1 à 2 fois par jour ;
- Des fruits ou légumes à chaque repas.
Les produits sucrés demeurent pour tous, y compris les personnes âgées, des produits « plaisir », à consommer avec parcimonie.
2- Le risque de dénutrition : à surveiller
Qu’est-ce que la dénutrition ? La dénutrition, qui résulte d’une inadéquation entre les besoins protéino-caloriques et les apports nutritionnels, est souvent liée chez le senior, à une consommation alimentaire insuffisante et se traduit par une perte de poids. Elle entraîne une fonte musculaire (appelée aussi sarcopénie) et peut aggraver un état de fragilité.
Quelques signes qui alertent :
- Une perte de poids ;
- Une diminution de l’appétit ;
- Une faiblesse musculaire ;
- Une fatigue inhabituelle ;
- Une sensibilité accrue au froid.
Vous avez besoin de plus de protéines qu'une personne plus jeune pour conserver vos muscles. De plus, il vous est conseillé de maintenir au maximum une activité physique adaptée à votre état de santé et vos préférences , chaque activité demande plus d’énergie avec l’avancée en âge.
Afin de limiter le risque de dénutrition, il est recommandé de consommer des protéines quotidiennement, à raison de :
- Avant 65 ans : 0, 8 à 1 g/kg de poids corporel (pour une personne de 60 kg : entre 48 et 60 g de protéines/ jour ; pour une personne de 75 kg : entre 60 et 75 g de protéines/ jour) ;
- Au-delà de 65 ans : 1 à 1,2 g/ kg de poids corporel (pour une personne de 60 kg : entre 60 et 72 g de protéines/ jour ; pour une personne de 75 kg : entre 75 et 90 g de protéines/ jour).
Il est toutefois fréquemment observé une baisse d’appétence pour les produits carnés. Il est donc essentiel que vous mettiez au menu différentes sources de protéines.
Équivalences pour 5 et 20 g de protéines :
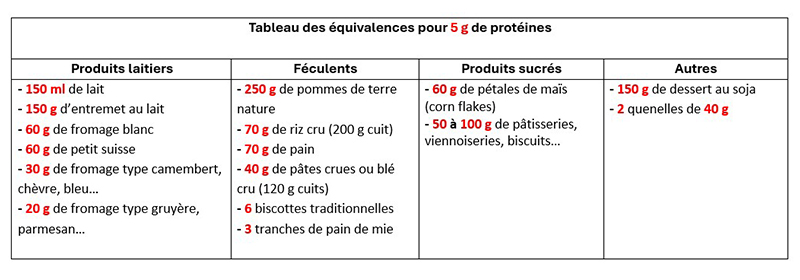
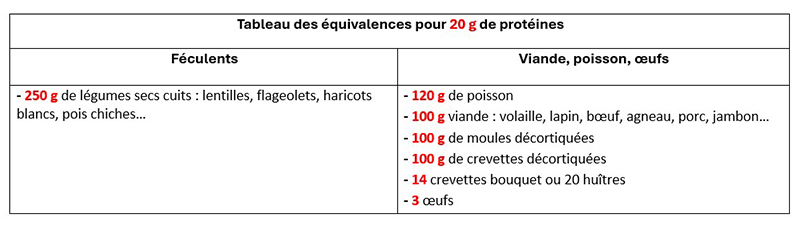
Enrichissement
En dehors des compléments nutritionnels oraux, qui pourront vous être prescrits par le médecin en cas de dénutrition ou de risque de dénutrition, il n’est pas nécessaire de se tourner vers des préparations industrielles « enrichies » en protéines : ces produits sont souvent très transformés et ne contiennent pas nécessairement des protéines de bonne qualité.
Pour augmenter vos apports caloriques sans pour autant augmenter les portions que vous consommez, vous pouvez recourir à l’enrichissement, c’est à dire à l’ajout d’aliments apportant des calories et des nutriments importants (souvent de l’huile d’olive ou de colza, de la crème, du fromage, de la purée de cacahuètes, du jaune d’œuf) à des plats que vous appréciez.
Afin que vous consommiez suffisamment de protéines au quotidien, vous pouvez de la même façon en ajouter aux plats que vous aimez (fromage, jambon, jaunes d’œufs à ajouter dans des quiches, gratins, soupes, etc.).
Adaptation des textures
Pour faciliter vos prises alimentaires, il est parfois nécessaire d’adapter la texture, la température et la taille des portions à vos capacités de mastication/ déglutition/ digestion mais également à votre état général (fatigue, par exemple).
Il peut donc être nécessaire de hacher ou de mixer certaines préparations (viande, légumes, fruits), afin que vous puissiez les consommer confortablement, sans risque de fausse route.
3- Veillez à votre hydratation
Il existe un risque de déshydratation plus important chez les personnes âgées, car :
- La sensation de soif peut diminuer avec l’âge- probablement du fait d’une moins bonne sensibilité de certains récepteurs ;
- Avec la diminution de la masse musculaire, les réserves en eau du corps diminuent ;
- Le fonctionnement des reins est moins performant (passé 70 ans notamment) ;
- Certains traitements ont un effet diurétique.
Il est alors nécessaire de boire de l’eau régulièrement, par petites gorgées, tout au long de la journée, en évitant de trop boire durant les repas pour ne pas remplir votre estomac d’eau au détriment des aliments.
Il est préférable de limiter la consommation de thé et de café, qui peuvent avoir un effet diurétique et ne pas favoriser l’hydratation, en plus de nuire à la qualité du sommeil.
Les bouillons et soupes, le lait et les tisanes parfumées sont d’excellents moyens de contribuer à votre hydratation.
L’alcool peut être consommé en quantité très limitée, jamais à jeun, pour éviter l’hypoglycémie dont vous pouvez confondre les symptômes avec de la fatigue et qui démultiplie le risque de chute.
Notez qu’une hyperglycémie peut favoriser la déshydratation. Surveillez votre glycémie régulièrement, conformément aux recommandations de votre médecin.
4- Faites de la place pour le plaisir dans l’assiette
Le déclin des fonctions gustatives et olfactives est courant avec l'âge et peut affecter vos consommations alimentaires.
Il y a en effet une perte de l’odorat et une diminution du nombre de papilles gustatives, entraînant ainsi une perte de goût. Le seuil de détection des sensations gustatives augmente, en particulier pour les aliments salés.
Vous avez ainsi peut-être remarqué que vous développez une plus forte appétence pour les produits sucrés.
Si les régimes restrictifs sont totalement contre-indiqués à partir de 70 ans, ils ne sont pas non plus recommandés avant : le plaisir doit avoir une place importante dans votre alimentation, d’autant plus si votre appétit diminue.
Il est intéressant de prévoir des aliments « plaisir » quotidiennement, le mieux étant de les préparer maison avec des fruits et des produits laitiers, qui vous apporteront des vitamines, des protéines et du calcium, dont vous avez besoin.
Découvrez des exemples de recettes :
- Œufs à la neige express | Fédération Française des Diabétiques ;
- Crème fleur d’oranger-pistache | Fédération Française des Diabétiques ;
- Nuage au fromage blanc, coulis framboises | Fédération Française des Diabétiques ;
- Mousse au chocolat et aux poires | Fédération Française des Diabétiques ;
- Duo fromage-blanc, compote pomme rhubarbe | Fédération Française des Diabétiques.
La diminution de la production de salive et la prise de certains médicaments peuvent également contribuer à la modification ou à la perte du goût, n’hésitez pas à en discuter avec votre médecin.
5- Veillez au contexte des repas
Fractionnement
Afin d’apporter suffisamment de calories et de nutriments, il est recommandé de fractionner votre alimentation en 3 repas principaux, auxquels s’ajouteront une à deux collations par jour.
Toutes vos prises alimentaires devront idéalement contenir une source de protéines (viande, poisson, œufs, légumineuses pour le déjeuner et le dîner et produits laitiers et/ ou purée d’oléagineux pour les collations) et des fruits et légumes, avec une texture adaptée (compote, sorbet sans sucre ajouté ou smoothie épais pour les fruits, purée, soupe et mijotés pour les légumes, par exemple).
Il est essentiel d’éviter les longues périodes sans boire ni manger, y compris le jeûne nocturne (qui doit être inférieur à 12 h) afin de limiter le risque d’hypoglycémie, de fonte musculaire et de déshydratation.
Régularité
Prenez vos repas aussi souvent que possible à heures fixes, afin de donner un rythme à votre organisme et de provoquer la sensation de faim.
Agrément
Il est également conseillé, pour stimuler votre appétit, de relever les plats avec des épices et/ou des herbes aromatiques ou des aromates (vinaigre, olive, cornichons, etc.) et d’avoir la main légère sur le sel.
Lien social
Les repas pris avec d’autres personnes peuvent stimuler votre appétit. En cas d’isolement et/ ou de précarité, nous vous conseillons de vous tourner vers le centre communal d’action sociale (CCAS) de votre commune pour envisager des solutions de portage de repas et/ ou de partage.
Vous recherchez du soutien ? Découvrez les services de la Fédération ici.
Si vous avez des questions sur vos droits ou que vous souhaitez être accompagné dans vos démarches, Jeanne, notre juriste, est à votre écoute au service Diabète et Droits, par mail à l’adresse juriste@federationdesdiabetiques.org ou par téléphone lors d’une permanence, le mardi de 8 h à 12 h 30 et le jeudi de 13 h 30 à 18 h au 01 40 09 24 25.
Sources :
- Société Francophone du Diabète. Mise au point sur la prise en charge du diabète chez les personnes âgées. Médecines des maladies Métaboliques, tome 17, n°1, décembre 2023 ;
- Site officiel de l’administration française. Allocations et aides aux personnes âgées. service-public.fr [en ligne, consulté le 3/10/2025] ;
Assurance maladie. Dénutrition : la repérer rapidement. ameli.fr [en ligne, consulté le 3/10/2025].
Lire l'article du diabète LAB :
Les personnes âgées diabétiques : un enjeu de santé publique







